БЛОГ

Волчанка является коварным аутоиммунным заболеванием, которое вызывает видимые изменения на коже снаружи, но может проникать глубже и занимать внутренние органы — часто способствуя сокращению жизни пациента. Что именно это условие? Что раскрывается? Как лечится волчанка и что должны знать все те, у кого есть это состояние?
Что такое волчанка?
Полное название — системная красная волчанка (СКВ). Это аутоиммунное заболевание — оно развивается вследствие сложных нарушений иммунной системы. Эти нарушения приводят к хроническому воспалительному процессу во многих тканях и органах. Встречается даже в 6-10 раз чаще у женщин. Более высокая заболеваемость наблюдается также среди афроамериканцев и азиатов. Почти случаев происходит в возрасте от 16 до 55 лет.
Симптомы волчанки
Заболевание часто начинается с общих, незначительных симптомов, таких как:
- легкая усталость.
- лихорадка.
- потеря веса.
Другими симптомами являются изменения кожи и слизистых оболочек — они встречаются примерно у 85% пациентов и являются общими, среди прочих в зависимости от типа и степени изменения. Существуют различные формы изменений кожи волчанки:
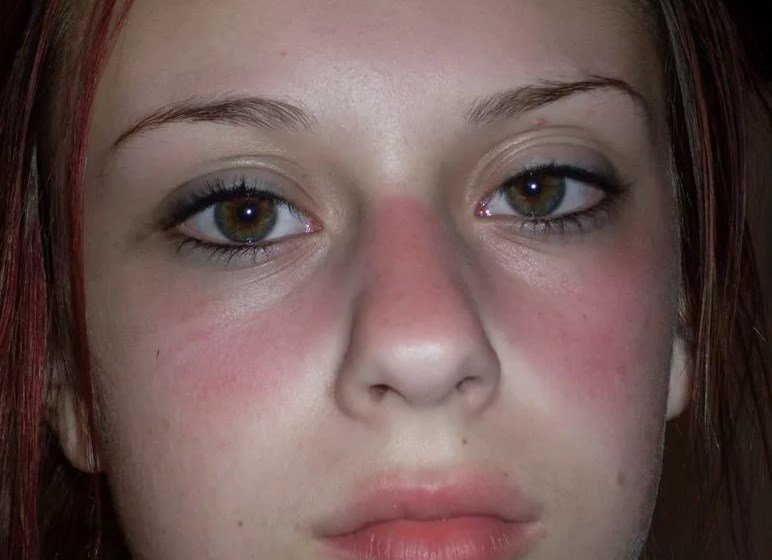
- Острая кожная красная волчанка (ACLE): эта форма делится на ограниченную и генерализованную. Это происходит до 80% пациентов. Она часто появляется после воздействия солнечного света и может включать в ограниченной форме — щеки, переносицу, лоб, шею и декольте (характерная эритема на лице в форме бабочки ); в обобщенном виде подобные изменения появляются и на других открытых участках тела.
- Подострая кожная красная волчанка (SCLE) встречается реже, примерно у 20% пациентов. Изменения в коже также усиливаются от солнца (эта форма волчанки особенно чувствительна к солнечному свету!). Они часто бывают повышенными (выступающими над плоскостью кожи) и могут отслаиваться. Чаще всего они встречаются на шее, плечах и груди. Они исчезают, не оставляя шрамов, но они могут оставлять обесцвечивание или телеангиэктомии (так называемые «сломанные капилляры»).
3. Хроническая кожная форма красной волчанки (DLE) — здесь изменения наиболее часто происходят на коже головы, лице, шее и ушных раковинах, но могут принимать генерализованную форму (на других частях тела). Они оставляют шрамы. Эта форма обычно вызывает только кожные поражения — заболевание не затрагивает внутренние органы.
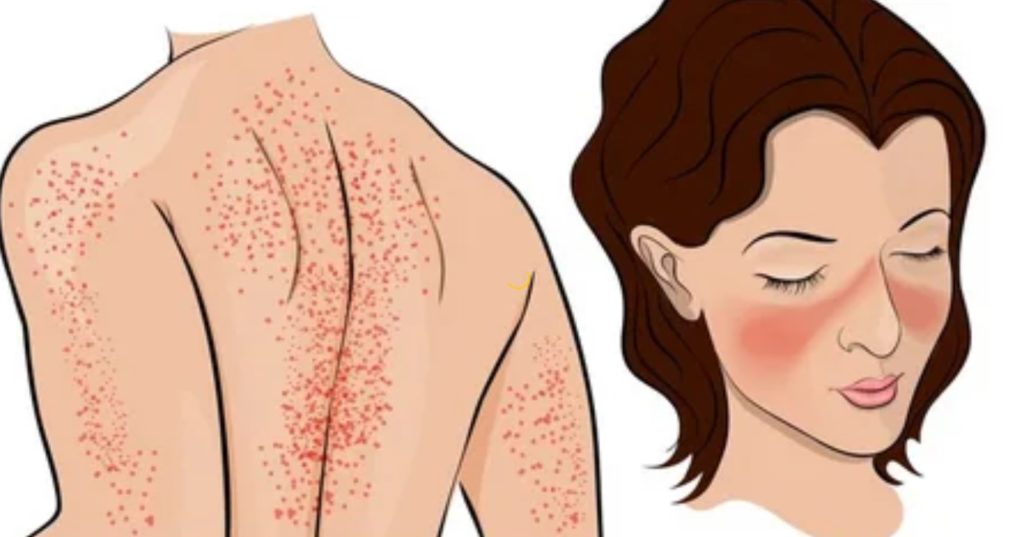
Какие органы могут быть вовлечены в волчанку? И какие симптомы они могут дать вам?
- артерии и мышцы — боль в мышцах и суставах;
- сухожилия, сухожильные влагалища — боль в этих частях тела;
- размер — волчанка может вызвать остеопороз (это заболевание не вызывает симптомов, но ослабляет кости и может чаще их ломать);
- почки — волчаночная нефропатия является частым осложнением этого заболевания (поражает даже пациентов), постепенно ослабляет их функции и в худшем случае может потребовать трансплантации почки);
- дыхательная система — занята реже, включает, среди прочего плеврит, легочный фиброз, легочная гипертензия — эти заболевания дают такие симптомы, как боль в груди, затрудненное дыхание, они обычно достаточно тяжелы для диагностики в больнице;
- циркуляторная система — волчанка увеличивает риск атеросклероз, гипертония, инсульт, ишемическая болезнь сердца, инфаркт!
- нервная система — пациенты иногда испытывают депрессию, острые нарушения сознания, очень редко психотические симптомы или менингит;
- лимфатическая система — вкл. увеличенные лимфатические узлы (примерно у 50% пациентов), увеличенная селезенка (от 10 до примерно 45% пациентов);
- пищеварительная система — нарушение глотания, боль в животе, иногда тошнота и рвота (вызванные, например, язвенной болезнью, вследствие приема большого количества НПВП — нестероидные противовоспалительные препараты, такие как аспирин, ибупрофен, диклофенак, напроксен), панкреатит; около 50% имеют увеличенную печень.
Течение волчанки варьируется, оно включает обострения и ремиссии — симптомы усиливаются, после чего в течение некоторого времени наблюдается «регресс» заболевания, иногда даже год. Обычно заболевание начинается с одного органа, но со временем за ним могут следовать другие симптомы со стороны других органов — временно или постоянно. Очень редко, после достижения ремиссии («заглушения» заболевания) можно поддерживать это состояние — обычно через некоторое время оно ухудшается. У пожилых людей течение болезни протекает мягче.
Типы волчанки
Помимо красной волчанки, описанной выше (которая, как уже упоминалось, может поражать кожу, один внутренний орган или несколько органов и систем), выделяется также волчанка, вызванная лекарственными средствами . Лекарственная волчанка — это совокупность симптомов, напоминающих красную волчанку, вызываемых некоторыми лекарственными средствами ( прокаинамид, гидралазин, дигидралазин, пеницилламин, изониазид, этанерцепт, хлорпромазин, интерферон альфа).
Это заболевание встречается редко и встречается позже в жизни, чем красная волчанка (около 50 лет), так же часто у женщин и мужчин. Симптомы волчанки обычно появляются внезапно, преобладают боли в мышцах и суставах, а также общие симптомы, такие как лихорадка, слабость, отсутствие аппетита и воспаление серозы.Иногда бывают и различные изменения на коже. Лечение состоит в основном из прекращения приема препарата, который, вероятно, вызвал волчанку. В большинстве случаев это устраняет симптомы, хотя иногда вводятся нестероидные противовоспалительные препараты (НПВП) и противомалярийные препараты (например, хлорохин) или глюкокортикостероиды (последние назначаются для быстрого излечения сероза). При волчанке, вызванной гидралазином, пациентам часто требуется иммуносупрессивная терапия.
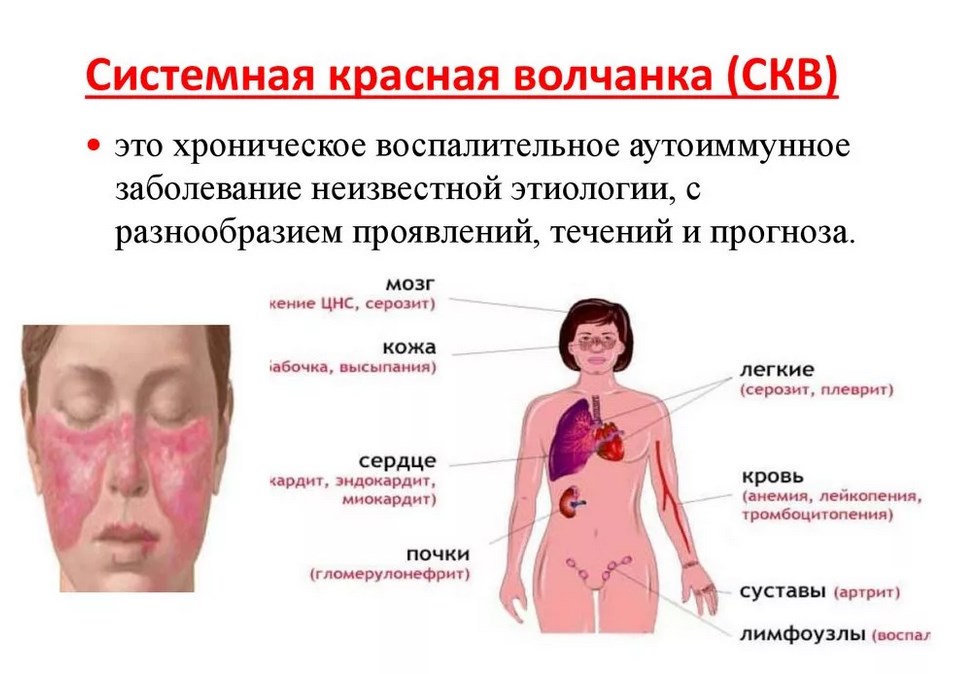
Исследование волчанки
Какие тесты проводятся для диагностики красной волчанки?
- анализ крови — показывает увеличение СОЭ, тромбоцитопению, нарушения свертываемости крови, а также признаки почечной недостаточности — повышение креатинина и мочевины, снижение альбумина (гипоальбуминемия);
- анализ мочи — для выявления протеинурии (признак волчаночной нефропатии);
- иммунологические тесты — обнаружение антител (ANA — присутствует у 90% пациентов, среди прочего, APLA, анти-дцДНК, анти-RNP, анти-Sm; появление антител может быть на несколько лет раньше первых симптомов заболевания);
- биопсия (срез кожи);
- визуальные тесты (например, рентгенологическое исследование, компьютерная томография или резонансная томография) для выявления изменений органов, спинномозговой жидкости, ЭЭГ, нейропсихологического исследования (в зависимости от появления симптомов).
Волчанка диагностируется на основании симптомов и наличия антител , специфичных к нему (например, andty-dsDNIA, анти-Sm). Тесты проводятся в зависимости от симптомов. Почечная недостаточность обычно возникает после некоторого времени болезни, поэтому требуется мониторинг почечной функции в анализах крови и мочи. Визуальные тесты выполняются в зависимости от появления симптомов.
Является ли волчанка заразной?
Нет, волчанка не заразна. Эта болезнь вызвана неизвестными факторами, но важную роль отводится, среди прочего генетические факторы, гормональные факторы, факторы окружающей среды (включая хроническую вирусную инфекцию Эпштейна-Барра, воздействие химических веществ, таких как соединения кремния, а также курение сигарет, могут способствовать развитию волчанки).
Как лечить волчанку?
К сожалению, волчанка не может быть вылечена. Используется только симптоматическое лечение. Основная цель лечения — продлить жизнь, предотвратить повреждение органов и устранить изменения кожи, которые существенно влияют на качество жизни. Основными препаратами, используемыми при волчанке, являются глюкокортикостероиды. Они «заглушают» иммунные ответы. Иногда другие препараты, которые влияют на иммунную систему (так называемые иммуномодулирующие препараты), также используются с глюкокортикоидами. Лечение адаптировано к форме волчанки.
В целях предотвращения обострения волчанки пациентам рекомендуется избегать воздействия солнечных лучей — это вызывает обострение поражений кожи, целесообразно использовать защитную одежду и защитные фильтры. Также не рекомендуется вводить лекарства, которые могут вызвать лекарственную волчанку (упоминалось ранее в статье). Кроме того, противомалярийые препараты эффективны, среди прочего в противодействии обострениям и успокаивающим поражениям кожи. Пациенты применяют меры против остеопороза (среди прочего, обеспечение адекватной концентрации витамина D, адекватное питание с необходимым содержанием кальция и фосфора), снижая риск сердечно-сосудистых заболеваний.
Нестероидные противовоспалительные препараты или глюкокортикостероиды, а также хлорохин и метотрексат обычно используются при болях или воспалениях при миалгии и артрите. Женщины детородного возраста, которые получают иммуносупрессивную терапию, должны помнить об использовании эффективной контрацепции (иногда гормональная контрацепция нецелесообразна, поскольку она вызывает обострения), поскольку эти препараты могут влиять на развитие плода и приводить ко многим порокам развития.
Прогноз этого заболевания зависит от степени изменений и поражения внутренних органов, и, к сожалению, более половины пациентов страдают от необратимого повреждения.Используемые глюкокортикостероиды представляют собой препараты с широким спектром побочных эффектов. Следовательно, минимально возможные дозы этих препаратов следует использовать как можно дольше во время лечения. К сожалению, уровень смертности среди больных волчанкой в 3 раза выше, чем среди населения в целом.
Дата публикации: 16-04-2020